凌晨3点,急诊室的门被撞开,一位中年男士捂着胃部痛苦倒地。医生检查发现他的胃部有约2厘米的溃疡穿孔,胃酸已渗入腹腔,引发剧烈腹膜炎。这个场景并非电影桥段,而是真实发生在某三甲医院的案例。据统计,我国每年因胃溃疡引发的消化道出血、穿孔等急症病例超过30万例,而更令人震惊的是,约60%的患者在发病前从未意识到自己患病。
胃溃疡,这个被许多人忽视的“沉默杀手”,正以每年1%的发病率在人群中悄然蔓延。它像一个隐蔽的定时炸弹,可能在你不经意间引发致命危机。
胃壁上的“伤口”有多危险?1.1 什么是胃溃疡?
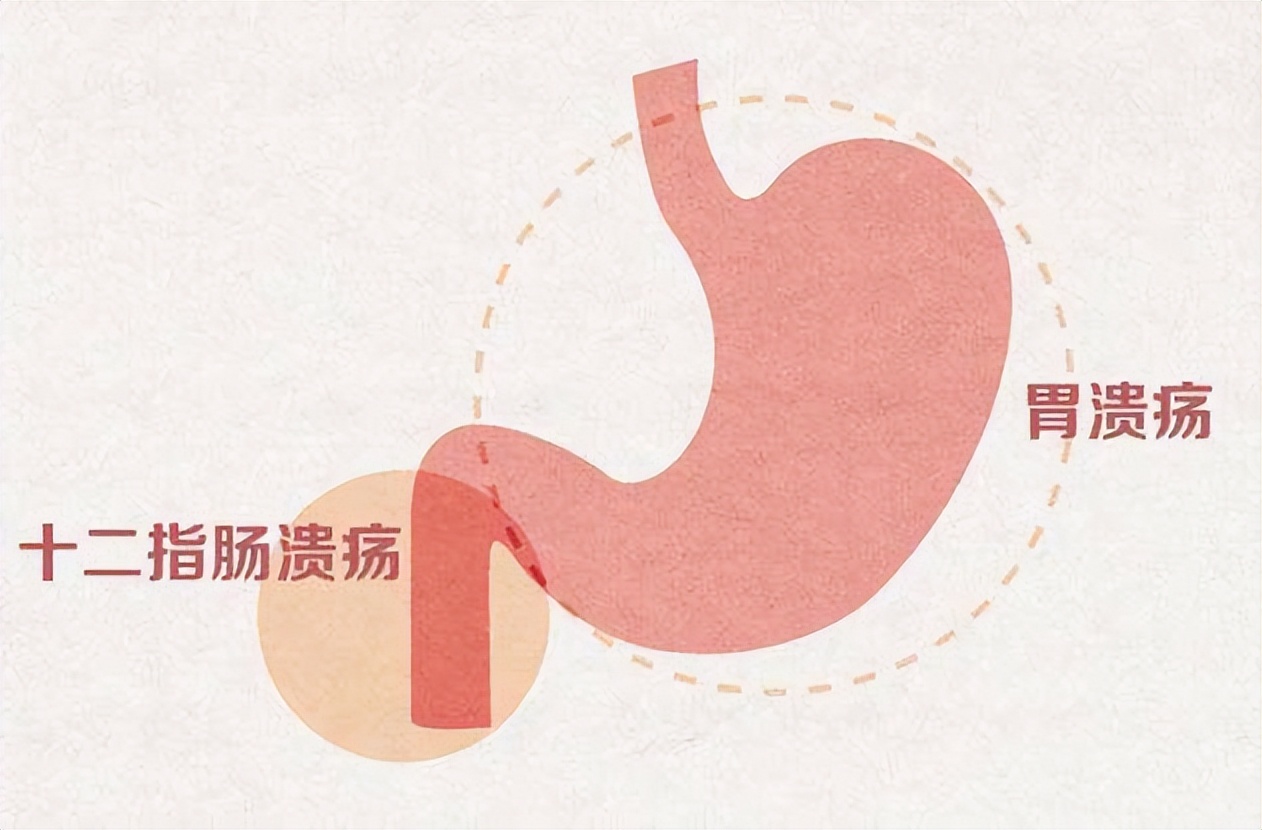
胃溃疡是消化性溃疡的一种,指胃壁黏膜层因各种原因被破坏,在胃壁上形成圆形或椭圆形的溃疡面。正常胃壁有三层保护屏障:黏液层、碳酸氢盐层和上皮细胞层。当这些屏障被破坏后,胃酸(盐酸)和胃蛋白酶就会像“腐蚀性液体”般侵蚀胃壁,形成溃疡。
1.2 病变的“三重威胁”
· 穿孔风险:溃疡深达肌层时可能穿透胃壁,导致胃内容物泄漏引发腹膜炎,死亡率高达20%
· 出血隐患:溃疡表面血管破裂可引发呕血、黑便,严重时需输血抢救
· 癌变可能:长期溃疡患者胃癌风险增加3-5倍

2.1 典型症状:胃痛的“生物钟”
· 饥饿痛:70%患者表现为餐后3-4小时疼痛,进食后缓解(与十二指肠溃疡相反)
· 夜间痛:约30%患者在凌晨3-5点痛醒
· 疼痛性质:钝痛或灼烧感,可能向背部放射
2.2 伴随症状:身体发出的“警报”
· 消化不良:嗳气、反酸、早饱感
· 体重下降:长期食欲减退导致营养不良
· 黑便/呕血:柏油样黑便或咖啡渣样呕吐物提示出血
2.3 高危人群:这些人群需格外警惕
· 长期服用NSAIDs类药物(如布洛芬、阿司匹林)者
· 幽门螺杆菌感染者(全球感染率约50%)
· 长期吸烟、酗酒者
· 精神压力大的职场人群
3.1 幽门螺杆菌:真正的“元凶”
· 感染现状:我国感染率高达40%-60%
· 传播途径:共餐、接吻、污染水源
· 致病机制:破坏胃黏液层+促进胃酸分泌+引发炎症反应
· 检测方法:C13/14呼气试验(无创、准确率95%)
3.2 药物滥用:现代生活的“隐形杀手”
· NSAIDs类药物:布洛芬、阿司匹林等抗炎药
· 糖皮质激素:长期使用破坏胃黏膜屏障
· 化疗药物:部分抗癌药直接损伤胃黏膜
3.3 生活方式:你可能正在“慢性自杀”
· 饮食雷区:暴饮暴食、长期高盐饮食、过量摄入咖啡因
· 作息紊乱:熬夜导致胃酸分泌紊乱
· 压力过载:长期焦虑促进胃酸分泌

4.1 诊断“三部曲”
1. 初步筛查:胃镜检查(金标准,可直接观察溃疡形态)
2. 幽门螺杆菌检测:呼气试验或血清抗体检测
3. 鉴别诊断:排除胃癌、胃炎等其他疾病
4.2 胃镜下的“溃疡图谱”
· 形状:边缘隆起、底部凹凸不平
· 颜色:灰白色或黄色苔膜
· 大小:直径多在0.5-2厘米之间
从药物到生活方式的“立体作战”1. 药物治疗:精准狙击溃疡
· 抑酸药物:
· PPI类(奥美拉唑):24小时抑酸,溃疡愈合率90%
· H2受体拮抗剂(雷尼替丁)
· 胃黏膜保护剂:
· 胶体果胶铋:形成保护层
· 硫糖铝:中和胃酸
· 根除幽门螺杆菌:
· 四联疗法:PPI+铋剂+两种抗生素(疗程10-14天)
2. 手术治疗:当药物失效时
· 绝对指征:穿孔、大出血、癌变
· 手术方式:溃疡修补术、胃部分切除术
3. 生活方式干预:重建胃肠健康生态
· 饮食革命:
· 少量多餐:每日5-6餐,每餐不超过6分饱
· 高纤维食物:燕麦、南瓜、西兰花
· 避免刺激:禁酒、戒烟、减少辛辣
· 作息管理:
· 睡前3小时禁食:降低夜间胃酸反流风险
· 保证7小时睡眠:促进胃黏膜修复
· 压力调节:
· 正念冥想:降低皮质醇水平
· 适度运动:每周150分钟有氧运动
1. 家庭分餐制:降低交叉感染风险
2. 餐具消毒:使用高温消毒柜或沸水煮沸
3. 定期筛查:40岁以上人群每3年做一次胃镜
4. 必要性原则:非必要不服用NSAIDs
5. 联合保护:长期用药者需同时服用PPI
6. 替代方案:选择对胃黏膜损伤小的药物
7. 维生素U:卷心菜汁(每日200ml)
8. 益生菌:双歧杆菌调节肠道菌群
9. Omega-3脂肪酸:深海鱼、亚麻籽降低炎症
胃溃疡早已不是简单的"胃病",而是身体发出的红色警报。记住,最好的治疗时机永远是今天——在疼痛变成出血之前,在溃疡发展成癌变之前。
